Swiss Health Web
EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 55
support@swisshealthweb.ch
www.swisshealtweb.ch
Publié le 04.05.2021
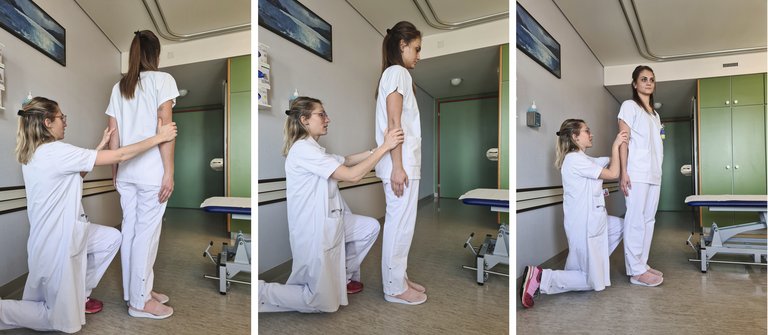
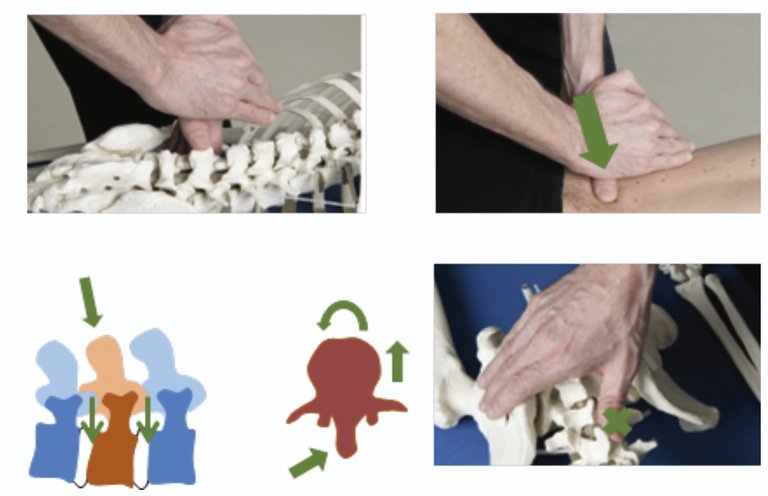
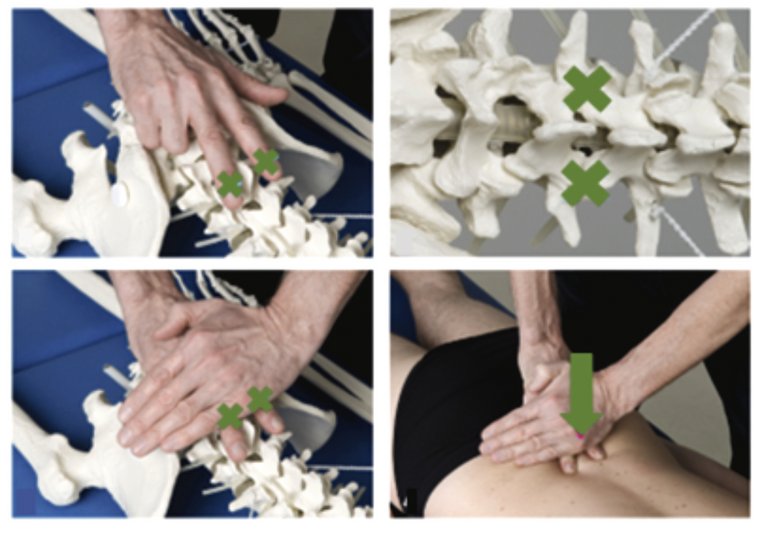
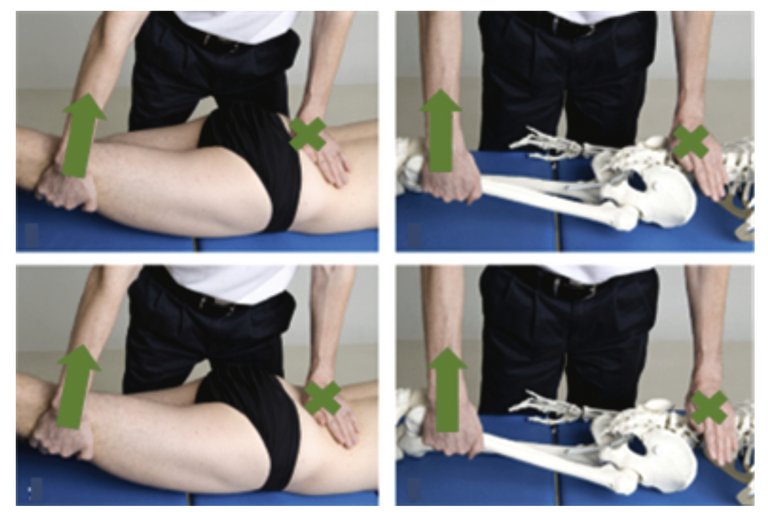
Les lombalgies aiguës, bien que grand classique de nos consultations de médecine de premier recours, sont fréquemment une impasse diagnostique et thérapeutique, pour le praticien et le patient.
| Tableau 1: Définition des lombalgies. |
| Définition de la lombalgie: douleurs situées entre le rebord costal inférieur et le pli fessier, associées ou non à des irradiations dans les membres inférieurs |
| – Aiguës: durée de moins de 4 semaines |
| – Subaiguës: de 4 à 12 semaines |
| – Chroniques: plus de 12 semaines |
| Tableau 2: Les drapeaux rouges. | |
| Trouble possible | Drapeaux rouges |
| Cancer | – Antécédents personnels de cancer – Perte de poids – >50 ans |
| Infection | – Fièvre – Usage de drogue intraveineuse – Infection récente |
| Fracture | – Ostéoporose – Usage de stéroïdes – Traumatisme – Age avancé |
| Déficit neurologique | – Symptômes évolutifs ou incapacitants |
| Syndrome de la queue de cheval | – Rétention urinaire – Déficit moteur multiple – Incontinence fécale – Anesthésie en selle |
| Tableau 3: Caractéristiques des douleurs organiques. | |
| Douleurs mécaniques | Douleurs inflammatoires |
| en charge | soulagées par l’effort |
| posturale | nocturnes avec réveil nocturne par la douleur et insomnie secondaire |
| diminuant avec l’arrêt de l’effort | non calmée par le repos |
| avec dérouillage matinal (<30 min) | raideur matinale prolongée (>30 min) |

Publié sous la licence du droit d'auteur.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Pas de réutilisation commerciale sans autorisation..
See: emh.ch/en/emh/rights-and-licences/